Ekler
ACİL BAŞVURULARINDA EN SIK GÖRÜLEN YAKINMALAR SERİSİ 1: BOĞAZ AĞRISI
Çocuklarda Boğaz Ağrısı Yaklaşımı
Çocuk acil başvurularının önemli bir nedenini boğaz ağrısı oluşturmaktadır. Bu durum her ne kadar kolay ve basit görünse de ülkemizde antibiyotik kullanımının en fazla ve dolayısıyla antibiyotik direncinin de ana sebeplerinden birini oluşturmaktadır.
Bu yazımızda, çocuklarda görülen boğaz ağrısının değerlendirilmesi, anahtar noktaları ve klinik yaklaşımı algoritmalar eşliğinde anlatılacaktır.
Anahtar Noktalar
- Boğaz ağrısı olan çocuklarda çoğunlukla antibiyotiğe ihtiyacı yoktur.
- Kızıl hastalığındaki tipik döküntü dışında, Grup A streptokok (GAS) ile viral farenjit arasında güvenilir bir ayrım yapabilecek tek başına klinik özellik yoktur.
- GAS enfeksiyonunun süpüratif olmayan komplikasyonlarını önlemek için YALNIZCA grup A streptokok enfeksiyonu düşündüren klinik veya bulguları olan hastalara antibiyotik tedavisi önerilir.
A. Tanım
- Farengotonsiller bölgedeki mukoza ve yapıların, genellikle enfeksiyöz kökenli, eritem, ödem, eksuda, ülser veya veziküllerle ortaya çıkabilen inflamatuar sürecidir. Etiyoloji yaşa, mevsime ve coğrafi bölgeye göre değişir ancak en sık görüleni viraldir. GABHS’ye bağlı farengotonsillit, 18 aydan küçük çocuklarda çok nadir görülür ve 2-3 yaş arası çocuklarda %5-10, 2 yaş altı çocuklarda %3-7 ve 4-18 yaş arası çocuklarda %30 görülebilir.
B. İlişkili semptomlar
-
- Burun akıntısı,
- Pamukçuk
- Konjonktivit
- Öksürük
- İshal
- Ses kısıklığı
- Ekzantem
- Jeneralize lenfadenopati ve
- Hepatosplenomegali.
C. GABHS farenjiti
- Streptokokal köken, ani başlayan semptomlar, yüksek ateş, odinofaji, faringeal eksuda, anterior servikolateral lenfadenopati, damak ve uvuladaki lezyonlar, kızıl döküntüsü ve baş ağrısını düşündürür.
- 3 yaşın altındaki çocuklarda klinik semptomlara dayanarak viral ve streptokok etiyolojisini ayırt etmek zordur. Bu yaş grubunda damakta peteşiyal enantem, uvula ödemi, dilde afraboz veya kırmızı döküntü, karın ağrısı, bulantı ve kusma gibi klinik belirtiler mevcut olduğunda ve doğrulanmış streptokokal faringotonsillit durumlarında streptokok etiyolojisinden şüphelenilmelidir.
- Damakta peteşinin varlığı GABHS’ye bağlı akut faringotonsilliti düşündürse de tanımlayıcı değildir çünkü kızamıkçıkta, herpes simpleks ve Epstein-Barr virüsünün neden olduğu enfeksiyonlarda da tanımlanmışlardır.
D. Centor Kriterleri
| Kriter | Puan |
| Ateş > 38°C | 1 |
| Öksürük olmaması | 1 |
| Tonsiller eksuda | 1 |
| Anteriora doğru ağrılı lateroservikal lenfadenopati | 1 |
⚠️⚠️ DEĞERLENDİRME ⚠️⚠️
-
- Hidrasyon durumu ✅
- Ateş ✅
- Ağız/farengeal ülserler (coxsackie virüsü) ✅
- Tonsiller eksüda ✅
- Hassas anterior servikal lenfadenopati ✅
- Hepatosplenomegali (EBV) ✅
- Kızıl tipi döküntü – beyazımsı, zımpara kağıdı benzeri döküntü, genellikle cilt kırışıklıklarında daha belirgindir, peri-oral solgunlukla birlikte kızarık yüz/yanaklar (GAS) ✅
🆘🆘 Kırmızı Bayraklar 🆘🆘
- Hasta/toksik görünüm ⛔️
- Solunum sıkıntısı ⛔️
- Stridor ⛔️
- Trismus ⛔️
- Salya akması ⛔️
- “Sıcak patates” sesi (faringeal/peritonsiller patolojiyle ilişkili boğuk ses) ⛔️
- Tortikollis ⛔️
- Ense sertliği ⛔️
E. Tedavi
- Tedaviye karar vermek için etiyolojik tanıya ihtiyaç vardır.
- Analjezi ve hidrasyon için hastane yatışı genellikle gerekli değildir.
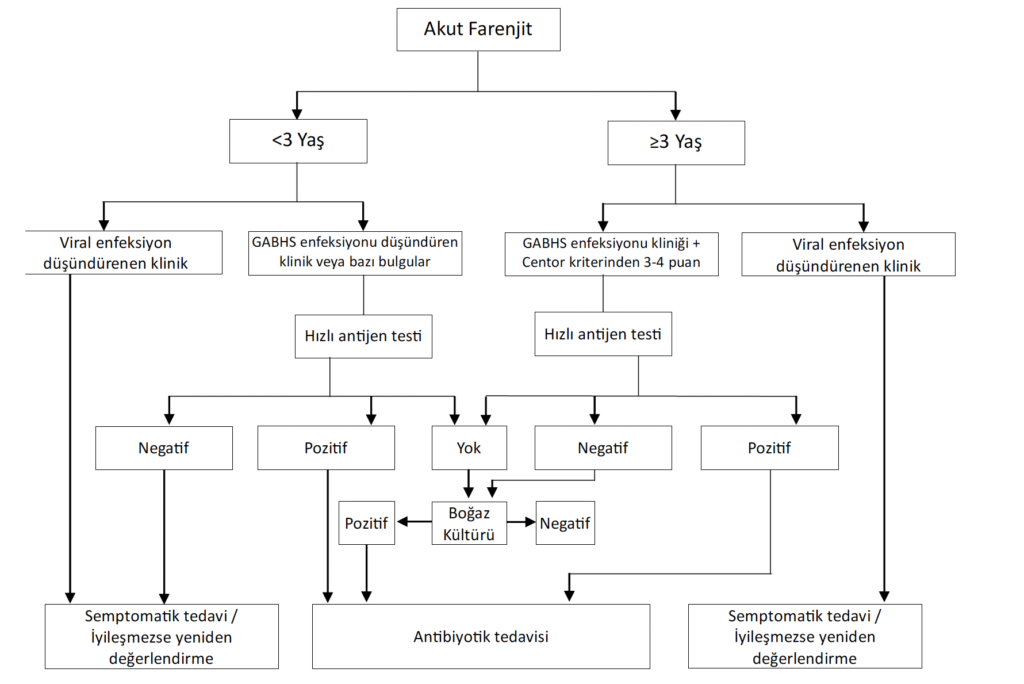
- GABHS’nin tespiti için iki test vardır:
- Streptokok antijeninin hızlı tespiti ve
- Boğaz kültürü.
- Her iki test de streptokokal akut tonsilofarenjit hastalarını viral enfeksiyonu olan ve GABHS taşıyıcısı olanlardan kesin olarak ayıramaz.
Hızlı antijen testleri,
- GABHS’nin hücre duvarı polisakkaritlerinin asit veya enzimatik ekstraksiyonuna dayanmaktadır.
- %95’e yakın yüksek özgüllüğü ve %70-95 arasında değişebilen duyarlılığı vardır.
- Örnek, hem tonsiller yüzeyi hem de farenksin arka duvarı bir çubukla kazınarak alınır.
- Alınan örneğin seyreltilmemesi için orofarinks veya ağzın diğer bölgelerine dokunmaktan kaçınılmalıdır.
1. Semptomatik destek tedavi:
-
- Ateş veya ağrı kontrolü için hastalara nonsteroidal antienflamatuar ilaçlar veya asetaminofen gibi sistemik ajanların yanısıra dinlenme, yeterli sıvı alımı, orofarenksi tahriş edicilerinden kaçınma, yumuşak diyet önerilebilir.
- Asetaminofen – 10 ila 15 mg/kg gerektiğinde dört ila altı saatte bir oral (maksimum tek doz: 1 g)
- İbuprofen – 10 mg/kg gerektiğinde her altı saatte bir oral (maksimum tek doz 600 mg)
- Semptomları hafifletmek için sistemik glukokortikoid kullanmaktan kaçınılmalıdır. Sistemik glukokortikoidlerin eklenmesi advers olay olasılığını artırır.
- Ateş ve semptomlar tipik olarak tedaviye başladıktan sonraki bir ila üç gün içinde düzelir. Çoğu hasta için kontrol muayenesine gerek yoktur.
2. Antibiyotik tercihi
- Penisilin V:
-
-
- <12 yaş veya <27 kg: 250 mg / 12 saat 10 gün
- >12 yaş veya >27 kg: 500 mg / 12 saat 10 gün
-
-
- Penisilin G Benzatin:
-
-
- <12 yaş veya <27 kg: 600.000 UI, IM tek doz
- >12 yaş veya >27 kg: 1.200.000 UI, IM tek doz
-
-
- Amoksisilin:
-
-
- 10 gün boyunca her 12-24 saatte bir 50 mg/kg/gün, maksimum doz 500 mg/12 saat veya 1 gram/24 saat
-
-
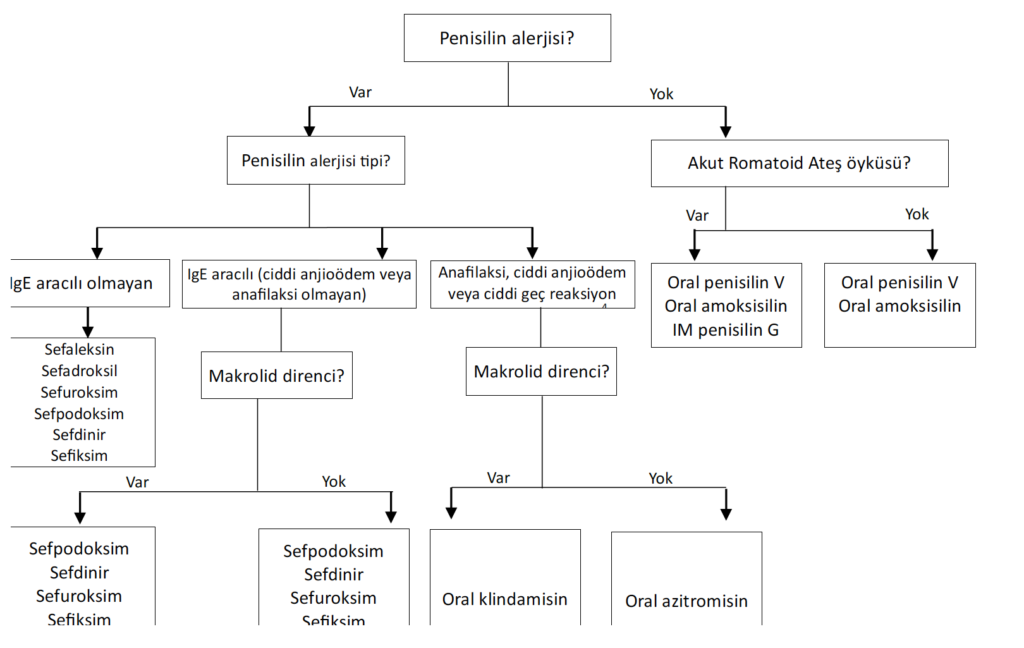
- Penisilin alerjisi olanların tedavisi:
-
- Sefaleksin: 40mg/kg/gün her 12 saatte bir, 10 gün (maksimum 500mg/doz)
- Sefadroksil: 30mg/kg/gün, her 12 saatte bir, 10 gün (maksimum 1gr/gün)
- Sefuroksim: 10mg/kg/doz, her 12 saatte bir, 10 gün (maksimum 250mg/doz)
- Sefpodoksim: 5mg/kg/doz, her 12 saatte bir, 5-10 gün (maksimum 100mg/doz)
- Sefdinir: 7mg/kg/doz, her 12 saatte bir, 5-10 gün ya da 14 mg/kg/doz her 24 saatte bir, 10 gün (maksimum 600mg/gün)
- Azitromisin: 12mg/kg/gün, günde bir kez, 5 gün (maksimum 500mg/gün)
- Klaritromisin: 7,5mg/kg/doz, her 12 saatte bir, 10 gün (maksimum 250mg/doz)
- Klindamisin: 7 mg/kg/doz, her 8 saatte bir, 10 gün (maksimum 300 mg/doz)
-
- Çoğu çocukta tedavinin ilk 48 saatinde klinik iyileşme görülür ve bulaştırıcılık 24 saatte kaybolur.
Amoksisilin-klavulanat,
- GABHS beta-laktamaz üreticisi olmadığından ve
- nazofaringeal florada bulunan diğer bakterilerin dirençli suşlarının seçimine yol açabilecek geniş spektrumlu bir antibiyotik olduğundan,
streptokok için ilk basamak tedavi değildir.
F. Klinik tablo uzuyorsa
- Epstein Barr virüs araştırılmalıdır.
- Sürekli negatif kültür ile sonuçlanan akut farengotonsilit durumunda, PFAPA (periyodik ateş, aftöz stomatit, farenjit ve adenopati) sendromu tanısı dikkate alınmalıdır.
- Yeniden değerlendirme kriterleri:
-
- Solunum güçlüğü veya salya akması (üst hava yolu obstrüksiyonunu gösterebilir).
- Hidrasyonun sağlanamaması
- İyileşme olmadan >3 gün boyunca devam eden veya kötüleşen ağrı
-
Antiviral tedavi gerektirebilecek akut farenjitlerin viral nedenleri şunlardır:
- İnfluenza A veya B tedavisi için oseltamivir
- Herpes simpleks virüsü tip 1 (herpetik gingivostomatit) tedavisi için asiklovir
KAYNAKLAR
- Cubero Santos A, Garcia Vera C, Lupiani Castellanos P. Guide Algorithms in Primary Care Pediatrics. Faringoamigdalitis. AEPap. 2015 (online). Available in algoritmos.aepap.org
- American Academy of Pediatrics. Group A Streptococcal Infections. In: Red Book: 2021-2024 Report of the Committee on Infectious Diseases, 32nd ed, Kimberlin DW, Barnett ED, Lynfield R, Sawuer MH (Eds), American Academy of Pediatrics 2015. p.694.
- Pichichero ME. Treatment and prevention of streptococcal pharyngitis in adults and children. In Daniel J Sexton, Morven S Edwards, (Ed.), UpToDate. [accessed 01/11/2023]. Avaliable at https://www.uptodate.com/contents/treatment-and-prevention-of-streptococcal-pharyngitis-in-adults-and-children?search=penisilin%20v&source=search_result&selectedTitle=3~42&usage_type=default&display_rank=2
- Piñeiro Pérez R, Hijano Bandera F, Álvez González F, Fernández Landaluce A, Silva Rico J.C, Pérez Cánovas C, et al. Documento de consenso sobre el diagnóstico y tratamiento de la faringoamigdalitis aguda [Consensus document on the diagnosis and treatment of acute tonsillopharyngitis]. An Pediatr (Barc). 2011;75:342.e1-e13.
- Bercedo Sanz A, Cortés Rico O, García Vera C, Montón Álvarez JL. Normas de calidad para el diagnóstico y tratamiento de la faringoamigdalitis aguda en Pediatría de Atención Primaria. Protocolos de GVR (publicación P-GVR-10). In: Respirar [online] [accessed 31/05/2017]. Available at www.respirar.org/images/pdf/grupovias/faringoamigdalitis2011.pdf
- Snellman L, Adams W, Anderson G, Godfrey A, Gravley A, Johnson K, et al. Institute for Clinical Systems Improvement. Diagnosis and Treatment of Respiratory Illness in Children and Adults. [Updated January 2013}. (Available : www.icsi.org/_asset/1wp8x2/RespIllness.pdf )
- Centor RM, Witherspoon JM, Dalton HP, Brody CE, Link K. The diagnosis of strep throat in adults in the emergency room. Med Decis Making.1981;1:239-46.
- New Zealand Guidelines Group. New Zealand Cardiovascular Guidelines Handbook: A summary resource for primary care practitioners. Chapter New Zealand Guideline for Rheumatic Fever (2007) 2nd ed. Wellington: New Zealand Guidelines Group; 2009. (Available : http://www.heartfoundation.org.nz/index.asp?pageID=2145850722 )
- Michigan Quality Improvement Consortium. Acute pharyngitis in children. Southfield (MI): Michigan Quality Improvement Consortium; 2013. (Available: http://www.med.umich.edu/1info/FHP/practiceguides/pharyngitis/pharyn.pdf )
- Gerber MA, Baltimore RS, Eaton CB, et al. Prevention of rheumatic fever and diagnosis and treatment of acute streptococcal pharyngitis: A scientific statement from the American Heart Association Rheumatic Fever, Endocarditis, and Kawasaki Disease Committee of the Council on Cardiovascular Disease in the Young, the Interdisciplinary Council on Functional Genomics and Translational Biology, and the Interdisciplinary Council on Quality of Care and Outcomes Research: Endorsed by the American Academy of Pediatrics. Circulation 2009; 119:1541.
- Pelucchi C, Grigoryan L, Galeone C, Esposito S, Huovinen P, Little P, et al. ESCMID Sore Throat Guideline Group. Guideline for the management of acute sore throat. Clin Microbiol Infect. 2012;18 (suppl 1):1–28. (Available: http://www.ncbi.nlm.nih.gov/pubmed/2243274 ).
- García Vera C; Grupo de Patología Infecciosa de la Asociación Española de Pediatría de Atención Primaria. Utilidad del test rápido de detección de antígeno estreptocócico (TRDA) en el abordaje de la faringoamigdalitis aguda en Pediatría. In: AEPap [online] [accessed 31/05/2017]. Available at www.aepap.org/sites/default/files/gpi_utilidad_trda_estreptoccico.pdf
- Lean WL, Arnup S, Danchin M, Steer AC. Rapid diagnostic tests for group A streptococcal pharyngitis: a meta-analysis. Pediatrics. 2014;134:771-81.
- Fernández-Cuesta Valcarce MA, Benedicto Subirá C. Faringitis aguda (v.3/2011). Guía-ABE. Infecciones en Pediatría. Guía rápida para la selección del tratamiento antimicrobiano empírico [on-line] [updated 23-sep-2011; consulted 17-02-2015 ]. (Available: http://www.guia-abe.es ).
- Shulman ST, Bisno AL, Clegg HW, et al. Clinical practice guideline for the diagnosis and management of Group A Streptococcal pharyngitis: 2012 Update by the Infectious Diseases Society of America. Clin Infect Dis 2012; 55:e86.



